Nghiên cứu được công bố trên trang The Lancet Oncology cho biết tỉ lệ bệnh nhân được chẩn đoán mắc bệnh ung thư giai đoạn sau có thể cao hơn so với tỉ lệ trước đại dịch do sự chậm trễ đáng kể trong chẩn đoán và điều trị ung thư. Tình hình này sẽ tiếp tục gây áp lực lên các hệ thống điều trị ung thư châu Âu trong nhiều năm tới.
Ngoài ra, điều đáng sợ nhất đã xảy ra đối với nghiên cứu ung thư là các phòng thí nghiệm đóng cửa và các thử nghiệm lâm sàng bị hoãn hoặc hủy bỏ trong đợt đại dịch đầu tiên. Giáo sư Lawler nhấn mạnh: "Chúng tôi lo ngại châu Âu đang hướng tới đại dịch ung thư trong thập kỷ tới, nếu các hệ thống y tế và nghiên cứu ung thư không được ưu tiên khẩn cấp". Nghiên cứu cũng cho biết cuộc chiến tại Ukraine đặt ra một thách thức lớn khác đối với nghiên cứu ung thư ở châu Âu. Vì Nga và Ukraine là một trong những quốc gia đóng góp nhiều nhất cho nghiên cứu lâm sàng ung thư trên thế giới.
Tuy nhiên, theo tờ Guardian, nỗ lực của các nhà khoa học trong công cuộc nghiên cứu ra cách phòng ngừa và điều trị ung thư đã mang tới hy vọng cho tương lai. Mặc dù kết quả của nghiên cứu còn hạn chế, các nhà nghiên cứu hiện đã có những bước tiến quan trọng trong việc tìm ra cách sử dụng các liệu pháp bằng công nghệ gene để có thể cung cấp phương thức điều trị khác nhau cho từng bệnh nhân và chỉ hạn chế tế bào ung thư và không gây ảnh hưởng lên tế bào khoẻ mạnh khác.
Trong một nghiên cứu tại đại học Pennsylvania, 3 bệnh nhân - 2 người mắc ung thư máu và người thứ 3 bị ung thư xương - đã điều trị theo liệu pháp chỉnh sửa gene CRISPR. Các nhà nghiên cứu đã loại bỏ ba mảnh gene khỏi các tế bào T của bệnh nhân, nhằm làm chúng có hiệu quả hơn với tế bào ung thư. Nghiên cứu sơ bộ cho thấy các tế bào được chỉnh sửa đã di chuyển đến khối u, nhưng nhóm nghiên cứu chưa công bố kết quả về tình trạng bệnh nhân sau khi điều trị.
Một nhóm nghiên cứu tại London đã điều trị cho 6 trẻ em bị bệnh bạch cầu nặng bằng các tế bào T được hiến tặng. 4 trong số 6 người đã thuyên giảm sau một tháng, điều này cho phép họ được phép thực hiện cấy ghép tế bào gốc. Trong số 4 đứa trẻ, 2 em tiếp tục thuyên giảm sau khi điều trị, 2 em tái phát sau khi cấy ghép tế bào gốc. Mặc dù các phương pháp này vẫn còn nhiều điều cần cải thiện, nhưng các nhà nghiên cứu hy vọng rằng các công nghệ mới như CRISPR sẽ đem lại liệu pháp phù hợp với từng bệnh nhân.
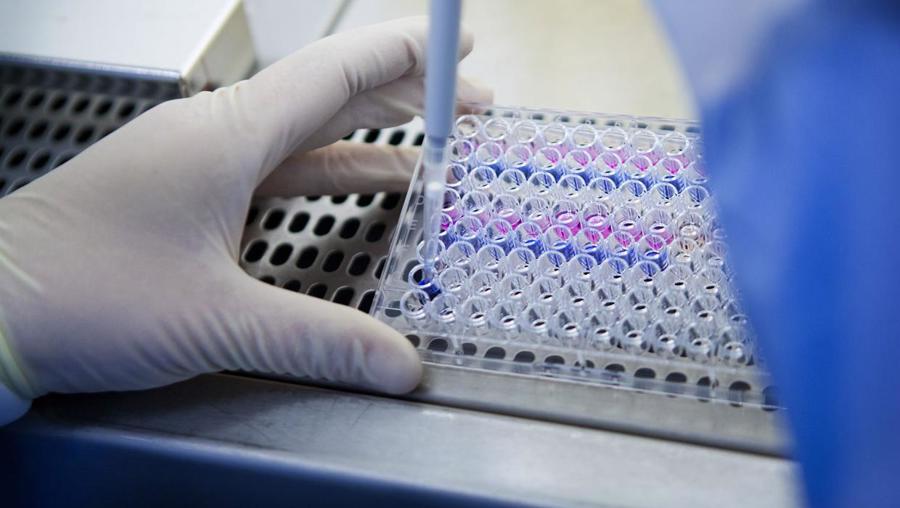
Hôm 22/11 vừa qua, các chuyên gia từ Viện Nghiên cứu Ung thư (ICR) và Royal Marsden NHS Foundation Trust ở London cũng đưa ra tuyên bố rằng các công nghệ tiên tiến đang trên đà cách mạng hóa việc chăm sóc bệnh ung thư lâu dài, chữa khỏi bệnh cho một số bệnh nhân và giúp những người khác sống lâu hơn. Tỷ lệ sống sót sau ung thư đã có những bước nhảy vọt trong 50 năm qua.
Dữ liệu từ Nghiên cứu Ung thư Vương quốc Anh cho thấy vào những năm 1970, những bệnh nhân chiến đấu với ung thư vú hoặc ung thư tuyến tiền liệt - hai trong số những dạng bệnh phổ biến nhất - chỉ có 40% và 25% cơ hội sống sót trong một thập kỷ sau khi được chẩn đoán. Tuy nhiên, ngày nay, nếu được chẩn đoán và điều trị sớm, tỷ lệ sống sót sau 10 năm đối với những bệnh ung thư này và các bệnh ung thư khác hiện đã tăng gần gấp đôi. Trong một số trường hợp, chúng thậm chí còn tăng gấp 3 lần.
Các chuyên gia nói rằng không có một lý do duy nhất nào giải thích cho xu hướng đầy hứa hẹn này, thay vào đó là do sự kết hợp của nhiều yếu tố. Điều này bao gồm các phương pháp điều trị hiệu quả hơn được phát hiện để điều trị bệnh, chẩn đoán tốt hơn để xác định và theo dõi ung thư trong cơ thể, và sự thành công trong việc giáo dục công chúng về những triệu chứng cần báo với bác sĩ để các khối u được phát hiện sớm, khi chúng dễ điều trị nhất.
Phát biểu về thế hệ phương pháp điều trị ung thư tiềm năng tiếp theo, Tiến sĩ Olivia Rossanese - Giám đốc khám phá thuốc điều trị ung thư tại ICR - cho biết: "Các phương pháp điều trị mới hơn, cá nhân hóa hơn đang giúp những người mắc bệnh ung thư sống lâu hơn nhưng một số loại bệnh vẫn rất khó điều trị. Ngoài ra, khi ung thư đã lan rộng, nó vẫn thường không thể chữa được. Chúng tôi dự định mở ra những hướng tấn công hoàn toàn mới chống lại bệnh ung thư, vì vậy chúng tôi có thể vượt qua khả năng tiến hóa và trở nên kháng thuốc của bệnh ung thư".
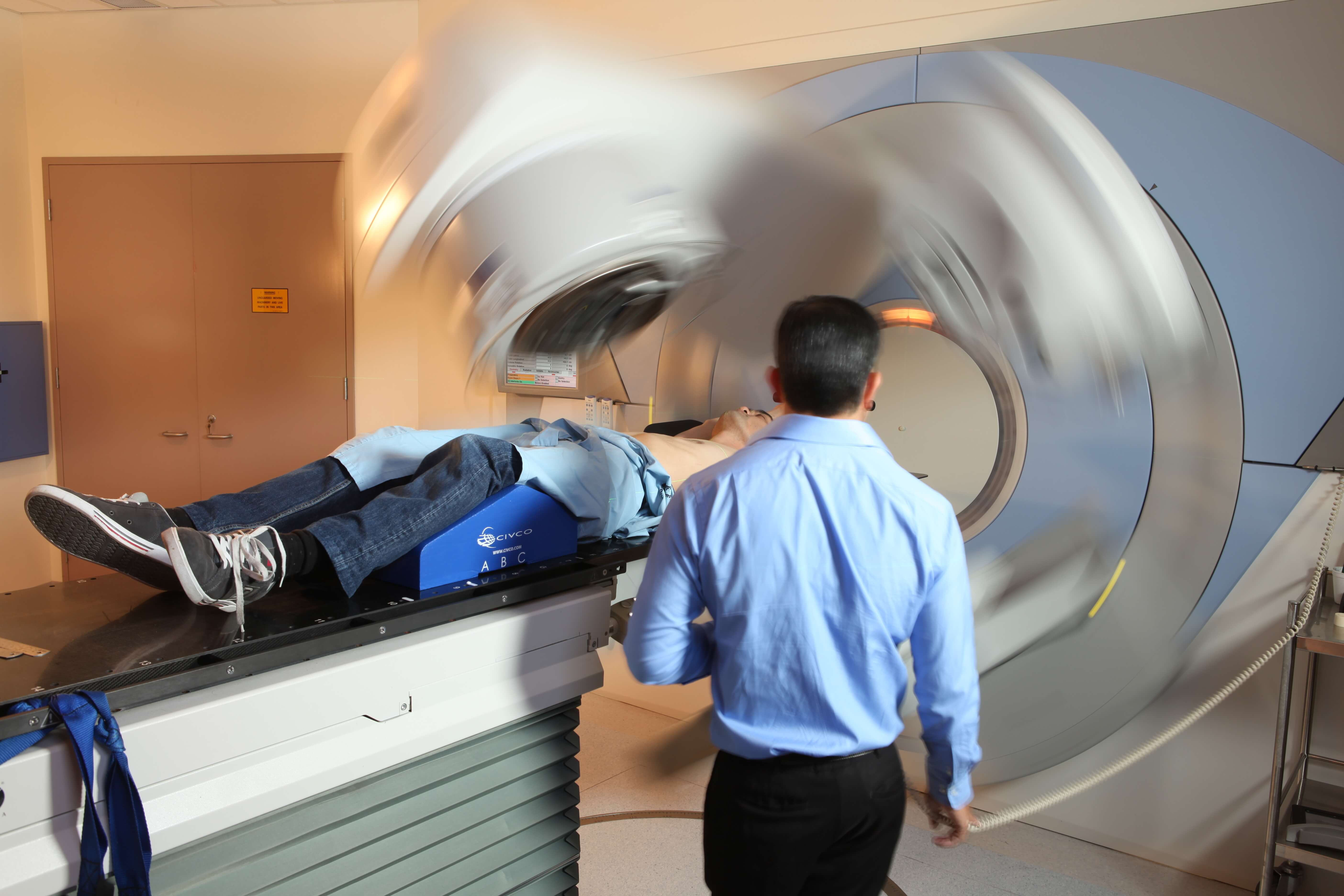
Giáo sư Karol Sikora, một bác sĩ chuyên khoa ung thư nổi tiếng thế giới với hơn 40 năm kinh nghiệm, nói rằng việc chăm sóc bệnh ung thư đã có những bước tiến nhảy vọt trong sự nghiệp của ông. Ông cho biết khi bắt đầu sự nghiệp của mình, tỷ lệ chữa khỏi bệnh ung thư nói chung chỉ ở mức 33%, nghĩa là 2/3 bệnh nhân chết trực tiếp vì căn bệnh của họ. Nhưng bây giờ, nhờ các phương pháp điều trị và chẩn đoán tốt hơn, tỷ lệ này hiện là khoảng 50%.
Giáo sư Sikora cho biết hiện nay, nhiều bệnh nhân ung thư không chỉ sống sót qua nhiều thập kỷ với căn bệnh này mà còn sống trọn vẹn nhờ các phương pháp điều trị nhẹ nhàng hơn không khiến họ phải nằm liệt giường như các kỹ thuật hóa trị hoặc xạ trị tích cực. Tuy nhiên, ông lập luận rằng chúng ta vẫn đang chờ đợi các phương pháp điều trị hiệu quả đối với một số loại ung thư, chẳng hạn như tuyến tụy, nơi tỷ lệ sống sót lâu dài vẫn dưới 10%.
Theo Health Care, một nghiên cứu được thực hiện bởi Trung tâm Ung thư Quốc gia Nhật Bản và các tổ chức khác cho thấy, ung thư tuyến tiền liệt có tỷ lệ sống sót cao nhất với 99,2%. Tiếp theo là ung thư vú ở nữ là 87,5%, ung thư đại trực tràng là 69,7% và ung thư dạ dày là 67,3%. Ung thư tuyến tụy có tỷ lệ sống sót thấp nhất, 6,6%...













 Google translate
Google translate